محتويات
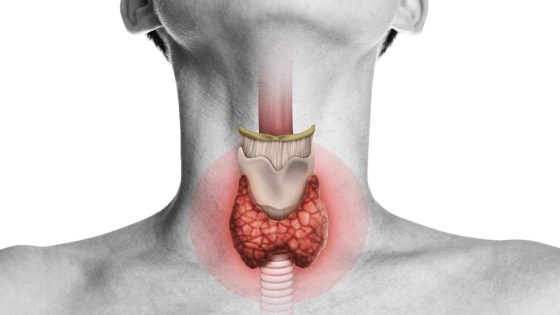
نسبة نجاح عملية الغدة الدرقية
تعد عملية استئصال الغدة الدرقية من العمليات الجراحية المهمة التي يتعين إجراءها عند وجود مشاكل في الغدة الدرقية، مثل الأورام، العقيدات، أو حالات فرط نشاط الغدة. إن نسبة نجاح العملية تعتمد على العديد من العوامل، بما في ذلك نوع العملية، خبرة الجراح، وحالة المريض الصحية العامة. فيما يلي تحليل مفصل حول نسبة نجاح عملية الغدة الدرقية:
1. نسبة النجاح العامة
- نتائج العملية: بشكل عام، تتسم عملية استئصال الغدة الدرقية بنجاح عالٍ في معظم الحالات. تقدر نسبة النجاح بنحو 90% إلى 95%، حيث يتم تحقيق نتائج مرضية دون مضاعفات خطيرة.
- المضاعفات: مع ذلك، قد يواجه بعض المرضى مضاعفات خطيرة بعد العملية، وتصل نسبة حدوث هذه المضاعفات إلى حوالي 1% أو أقل.
2. المضاعفات الطويلة الأمد
- قصور الغدة الدرقية: يعاني بعض المرضى من قصور الغدة الدرقية بعد الجراحة، والذي قد يتطلب علاجًا مدى الحياة. نسبة الإصابة بقصور الغدة الدرقية بعد عملية استئصال الغدة تصل إلى حوالي 48% بعد مرور عشر سنوات.
- مضاعفات أخرى: تشمل المضاعفات الأخرى المحتملة مشاكل في الصوت، صعوبة في البلع، أو تأثيرات على الأعصاب المحيطية، وتتراوح نسبتها من 1% إلى 4% تقريبًا.
3. العوامل المؤثرة في نجاح العملية
- المرض المسبب للعملية: نوع المرض الذي يتسبب في إجراء العملية يلعب دورًا كبيرًا في نسبة النجاح. الأمراض الحميدة غالبًا ما تكون أقل تعقيدًا من الأورام الخبيثة، وقد يكون لها نتائج أفضل بعد الجراحة.
- خبرة الجراح: كلما كانت خبرة الجراح أكبر، كلما زادت نسبة نجاح العملية. الجراح ذو الخبرة الواسعة في استئصال الغدة الدرقية سيكون لديه قدرة أكبر على التعامل مع أي مضاعفات قد تطرأ.
- مستوى المستشفى: يتمتع المستشفيات ذات التجهيزات العالية والممارسات الطبية المتقدمة بنسب نجاح أعلى، نظرًا لتوفر أحدث التقنيات والخبرات الطبية.
- التزام المريض: مدى التزام المريض بتعليمات ما بعد العملية مثل تناول الأدوية بانتظام ومتابعة الفحوصات الدورية له تأثير كبير على نجاح العملية وتحسين النتائج.
4. التقنيات الحديثة في استئصال الغدة الدرقية
- التقنيات الجراحية المتقدمة: مع التقدم في الطب، أصبحت هناك تقنيات حديثة مثل الجراحة بالمنظار، التي قد تسهم في تقليل المضاعفات وتحسين النتائج. هذه التقنيات قد تؤدي إلى تقليل فترة التعافي والألم.
5. التوقعات والوقاية
- التوقعات: نسبة نجاح عملية استئصال الغدة الدرقية عالية بشكل عام، ولكن من المهم أن يكون المرضى على دراية بالمضاعفات المحتملة والإجراءات التي يمكن اتخاذها لتقليل المخاطر.
- الوقاية: اتباع التعليمات الطبية بدقة بعد العملية، متابعة الفحوصات الدورية، وضبط مستوى الهرمونات بشكل مناسب يمكن أن يساعد في تحقيق أفضل النتائج وتجنب المضاعفات.
متى يلزم إجراء عملية الغدة الدرقية
عملية الغدة الدرقية قد تكون ضرورية في بعض الحالات الطبية التي لا تستجيب للعلاج الدوائي أو التي تهدد صحة المريض بشكل كبير. تشمل الحالات التي قد تستدعي إجراء عملية جراحية ما يلي:
1. تضخم الغدة الدرقية (Goiter)
- التفاصيل: تضخم الغدة الدرقية، المعروف أيضًا بـ “الزوائد الدرقية”، يحدث عندما تنمو الغدة بشكل غير طبيعي، مما يؤدي إلى ظهور انتفاخ ملحوظ في منطقة الرقبة.
- العملية: إذا كان التضخم كبيرًا ويؤثر على قدرة المريض على البلع أو التنفس، أو يسبب صعوبة في أداء الأنشطة اليومية بشكل طبيعي، قد يكون من الضروري إجراء عملية استئصال. يمكن أن تكون العملية جزئية أو كاملة بناءً على درجة التضخم وحالة المريض.
2. ورم الغدة الدرقية
- التفاصيل: إذا تم تشخيص المريض بورم في الغدة الدرقية، سواء كان حميدًا أو خبيثًا، قد يكون من الضروري استئصاله لتجنب تطور الحالة وانتشار الورم إلى أجزاء أخرى من الجسم.
- العملية: يتم إجراء العملية لاستئصال الورم والتحكم في نموه، والتأكد من عدم انتشاره إلى الأنسجة المحيطة.
3. عقيدات الغدة الدرقية
- التفاصيل: العقيدات هي كتل أو تجمعات في الغدة الدرقية. قد تكون هذه العقيدات صغيرة وغير مؤلمة، ولكنها يمكن أن تنمو وتؤثر على وظيفة الغدة أو تسبب أعراضًا.
- العملية: تُجرى عملية الاستئصال إذا كانت العقيدات كبيرة وتسبب مشاكل في عمل الغدة الدرقية أو تؤدي إلى أعراض مزعجة. في بعض الحالات، قد لا تكون هناك حاجة للجراحة إذا كانت العقيدات صغيرة ولا تسبب أية مشاكل.
4. فرط نشاط الغدة الدرقية
- التفاصيل: فرط نشاط الغدة الدرقية يحدث عندما تقوم الغدة بإفراز هرمونات أكثر من الحاجة، مما يؤثر على وظائف الجسم الأساسية مثل معدل ضربات القلب، الوزن، والتمثيل الغذائي.
- العملية: إذا فشلت الأدوية والعلاج غير الجراحي في التحكم في فرط نشاط الغدة الدرقية، قد يكون من الضروري إجراء عملية لاستئصال جزء من الغدة أو كلها لتحقيق التوازن الهرموني.
ملاحظات مهمة
- استشارة الطبيب: من الضروري استشارة طبيب مختص لتحديد ما إذا كانت الجراحة هي الخيار الأنسب بناءً على تشخيص دقيق للحالة.
- الاختبارات والتشخيص: يشمل تقييم الحالة إجراء اختبارات هرمونية وصور أشعة لتحديد حجم ونوع المشكلة في الغدة الدرقية.
- خيارات العلاج البديلة: قبل اتخاذ قرار إجراء العملية، يجب محاولة العلاج الدوائي والعلاج بالأدوية والعلاجات الأخرى المتاحة.
إجراءات ما بعد العملية
- التعافي: بعد إجراء عملية الغدة الدرقية، سيحتاج المريض إلى فترة نقاهة ومتابعة دورية للتأكد من تعافي الغدة الدرقية وأداء وظيفتها بشكل طبيعي.
- التشخيص الدوري: من الضروري متابعة الحالة بانتظام مع الطبيب للتأكد من عدم حدوث مضاعفات ومراقبة مستويات الهرمونات.
إن اتخاذ قرار إجراء عملية الغدة الدرقية يتطلب تقييمًا دقيقًا وشاملاً من قبل الأطباء المتخصصين لضمان تحقيق أفضل النتائج وتجنب أي مضاعفات محتملة.
أنواع عملية الغدة الدرقية
تعتبر عمليات الغدة الدرقية جزءًا مهمًا من علاج العديد من الحالات المرضية التي تصيب الغدة الدرقية، مثل السرطان، وتضخم الغدة، والاضطرابات الهرمونية. يتم تصنيف عمليات الغدة الدرقية بناءً على مدى الاستئصال وطبيعة المرض. إليك نظرة تفصيلية على أنواع عمليات الغدة الدرقية:
1. الاستئصال الجزئي للغدة الدرقية
- الوصف: في هذه العملية، يتم إزالة جانب واحد فقط من الغدة الدرقية، بينما يتم الحفاظ على الجانب الآخر.
- الأسباب: تستخدم هذه العملية عادةً لعلاج الأورام الصغيرة أو الحالات التي تؤثر فقط على جزء من الغدة الدرقية.
- النتائج: غالبًا ما تكون هذه العملية أقل تأثيرًا على الوظائف الهرمونية مقارنة بالاستئصال الكامل، ويمكن للغدة المتبقية مواصلة إفراز الهرمونات بشكل طبيعي.
2. الاستئصال شبه التام أو الكلي للغدة الدرقية
- الوصف: في هذه العملية، يتم إزالة أحد جوانب الغدة الدرقية بالكامل، بالإضافة إلى إزالة جزء من الجانب الآخر.
- الأسباب: تُجرى هذه العملية عادةً في حالات مثل السرطان الذي يؤثر على جانب واحد من الغدة، أو في حالات تضخم الغدة الكبيرة التي تؤثر على أحد الجانبين بشكل أساسي.
- النتائج: بعد هذه العملية، قد يحتاج المرضى إلى تناول الأدوية التي تعوض نقص الهرمونات بسبب إزالة جزء كبير من الغدة.
3. الاستئصال التام للغدة الدرقية
- الوصف: في هذه العملية، يقوم الطبيب بإزالة جانبي الغدة الدرقية بالكامل، بما في ذلك البرزخ الذي يربط بين الجانبين.
- الأسباب: تُجرى هذه العملية في حالات مثل السرطان المتقدم أو الأشكال الشديدة من الأمراض التي تؤثر على الغدة الدرقية.
- النتائج: بعد الاستئصال التام للغدة، يكون المريض قد فقد الغدة الدرقية بالكامل. لذلك، يحتاج المرضى إلى تناول أدوية تحتوي على هرمونات تعوض نقص الهرمونات التي كانت تُفرز طبيعيًا من الغدة الدرقية.
الاعتبارات بعد العملية
- العلاج بالهرمونات البديلة: بعد الاستئصال الجزئي أو التام للغدة الدرقية، قد يحتاج المرضى إلى تناول أدوية هرمونية بديلة لتعويض نقص الهرمونات التي تُنتجها الغدة الدرقية.
- المتابعة الطبية: من الضروري متابعة الحالة الصحية مع الطبيب بعد العملية، للتأكد من أن مستويات الهرمونات في الجسم مستقرة ولتجنب أي مضاعفات محتملة.
- الرعاية بعد الجراحة: تشمل الرعاية بعد الجراحة إدارة الألم، العناية بالجروح، ومراقبة أي علامات للعدوى أو المضاعفات.
الأعراض والمخاطر المحتملة
- مخاطر جراحية: تشمل النزيف، العدوى، ومضاعفات التخدير.
- مخاطر ما بعد العملية: تشمل تغيرات في مستويات الهرمونات، صعوبة في البلع أو التنفس، واحتمال الإصابة بمشاكل في الصوت بسبب التأثير على الأعصاب المحيطة.
القرار بشأن نوع العملية المناسبة يعتمد على تشخيص الحالة، مدى تأثير المرض على الغدة الدرقية، والحالة الصحية العامة للمريض. من المهم استشارة طبيب مختص لتحديد الخيار الأنسب ولإدارة الرعاية بعد الجراحة بفعالية.
الآثار الجانبية لعملية الغدة الدرقية
تُعد عملية استئصال الغدة الدرقية من العمليات الجراحية الهامة التي تُجرى لعلاج مجموعة من الاضطرابات المرتبطة بالغدة الدرقية، مثل الأورام، التورمات الحميدة، أو حالات فرط نشاط الغدة. ورغم أن العملية تُعتبر عادةً آمنة، إلا أن هناك بعض الآثار الجانبية والمخاطر المحتملة التي قد يتعرض لها المرضى، سواء أثناء العملية أو بعدها. فيما يلي تفصيل لأبرز هذه الآثار الجانبية:
1. هبوط حاد في ضغط الدم أثناء التخدير
- الوصف: قد يحدث هبوط حاد في ضغط الدم نتيجة تأثيرات التخدير، مما يمكن أن يسبب ضعفًا أو دوارًا.
- الإدارة: يتم مراقبة ضغط الدم بعناية أثناء العملية، ويمكن أن يتخذ الأطباء إجراءات لضبط مستويات الضغط وضمان استقرار الحالة العامة للمريض.
2. إصابة الأحبال الصوتية
- الوصف: تتضمن عملية الغدة الدرقية التعامل مع الهياكل القريبة من الأحبال الصوتية، مما قد يؤدي إلى إصابة أو تلف في هذه الأحبال. قد تظهر الأعراض في شكل تغييرات في الصوت، مثل بحة أو فقدان الصوت.
- المدة: قد تكون هذه المشكلة مؤقتة أو دائمة، وذلك يعتمد على مدى الضرر الذي أصاب الأحبال الصوتية.
- الإدارة: يمكن أن يستفيد المرضى من العلاج الصوتي وإعادة التأهيل الصوتي إذا كانت المشكلة مستمرة.
3. العدوى في موقع الجراحة
- الوصف: قد يحدث التهاب أو عدوى في موقع الجرح بعد العملية، نتيجة فتح العنق أثناء العملية.
- الإدارة: في حالة حدوث عدوى، قد يحتاج الطبيب إلى فتح الجرح مرة أخرى لتنظيفه وعلاج العدوى. يمكن أيضًا استخدام المضادات الحيوية للوقاية من العدوى وعلاجها.
4. نزيف في مكان الجرح أو الغدة الدرقية
- الوصف: قد يحدث نزيف في مكان الجرح أو في منطقة الغدة الدرقية، وقد يستمر هذا النزيف لعدة أيام أو حتى شهور في بعض الحالات.
- الإدارة: يتم مراقبة المرضى عن كثب بعد الجراحة، وقد يتطلب النزيف الشديد تدخلًا إضافيًا، مثل إعادة فتح الجرح لتصحيح النزيف أو إجراء عمليات علاجية إضافية.
نصائح لإدارة الآثار الجانبية والتعافي بعد العملية
- متابعة طبية منتظمة: يُنصح بزيارة الطبيب بانتظام لمراقبة التعافي والتعامل مع أي مشاكل قد تطرأ بعد العملية.
- إدارة الألم: يمكن استخدام مسكنات الألم الموصوفة من قبل الطبيب للتعامل مع الألم الناتج عن العملية.
- رعاية الجرح: يجب الحفاظ على نظافة الجرح والتأكد من عدم تعرضه للعدوى، كما يجب متابعة التعليمات المتعلقة بالعناية بالجرح.
- تجنب الأنشطة المجهدة: يجب تجنب الأنشطة البدنية المجهدة حتى يتعافى الجرح بالكامل، وذلك بناءً على توصيات الطبيب.
- تتبع تغيرات الصوت: في حالة حدوث تغييرات في الصوت، من المهم التحدث مع طبيب مختص لتقييم الحالة واتخاذ الإجراءات اللازمة.